LA GREFFE (ou TRANSPLANTATION) CARDIAQUE
Avant tout, une définition de la Greffe s’impose : la Transplantation, ou greffe, est une intervention chirurgicale qui consiste à remplacer un organe malade (par exemple un cœur) par un organe sain, prélevé sur un donneur décédé, mais dans certaines conditions (le plus souvent en état de mort encéphalique). 471 greffes cardiaques en France en 2015, en très forte hausse (+ 32 % en 5 ans, 11.3 % de tous les organes transplantés).
Un peu d’histoire:
1628 – Le médecin et biologiste William HARVEY prouve et découvre, entre autres, les lois de la circulation sanguine (quantité de liquide, battements cardiaques).
09 Septembre 1896 – Le médecin et chirurgien Ludwig REHN effectue à l’hôpital de Frankfort, la première suture réussie d’un coup de couteau dans le cœur humain sur un patient de 22 ans, WilhemJUSTUS.
1908 – Le médecin français Alexis CARREL réalise la première auto transplantation rénale parfaitement fonctionnelle sur une chienne, puis avec d’autres organes (cœur, thyroïde). Pionnier de la transplantation d’organes, il réussit en 1910 le premier pontage cardiaque chez l’homme.
1956 – Le professeur Claude CABROL passe 1 an à Minneapolis, aux Etats-Unis, à apprendre la chirurgie à cœur ouvert. Il rencontre des sommités comme les professeurs SHUMWAY et BARNARD.
3 décembre 1967 – Le Pr BARNARD réalise la 1ère greffe du cœur sur un homme de 54 ans (qui meurt le 21 décembre 1967).
27 avril 1968 – le Pr Claude CABROL réalise la 1ère transplantation cardiaque (le patient décède le 30 avril 1968).
12 mai 1968 – Les Pr DUBOST et CACHERA réussissent une greffe du cœur sur le Révérend père BOULOGNE.
27 novembre 1968 – Edmond HENRY et son équipe au service du Pr JOUVE de la clinique Cantini à Marseille greffent Emmanuel VITRIA, qui vivra 18 ans, 5 mois et 13 jours.
1972 – Jean–François BOREL (Suisse) étudie un champignon, et met en évidence les propriétés spécifiques de ce médicament qui diminue les réactions immunitaires d’un acide aminé qu’il secrète, la ciclosporine. Celui-ci sera la base du traitement antirejet utilisé pour la première fois en 1980 sur une patiente de 28 ans.
1er mars 1982 – Le Pr CABROL réalise la première transplantation cardio-pulmonaire.
La ciclosporine (agent immunosuppresseur), dès le début des années 1980, aura permis un essor considérable dans le domaine de la transplantation d’organes en prévenant le rejet aigu des allogreffes.
Les patients sont plus nombreux sur la liste d’attente. Face au manque de donneurs et aux progrès de la science, les chirurgiens rêvent désormais d’un cœur artificiel …
Les années à venir verront la course effrénée vers ce cœur que l’on pourra implanter pour attendre un greffon, pour mieux vivre l’attente de la greffe.
La transplantation cardiaque est une intervention très lourde, qui n’est proposée que lorsque tous les autres traitements ont été épuisés. L’essor de ces greffes est limité également par la pénurie de greffons disponibles. En effet, le cœur est un organe fragile et le nombre de greffons en bon état est très inférieur aux besoins.
En attente de greffon, nouvellement opéré…découvrez l’essentiel sur cette greffe : les raisons de la greffe, le déroulement de l’opération, le suivi immédiat et à long terme après la transplantation.
Pourquoi une transplantation cardiaque ?
La transplantation cardiaque est une intervention lourde, responsable d’une mortalité non négligeable et qui implique un risque vital en cas de rejet. Elle n’est donc utilisée qu’en tout dernier ressort, pour les personnes ayant une insuffisance cardiaque terminale. C’est-à-dire lorsque le cœur est incapable d’effectuer correctement son travail de pompe pour faire circuler le sang, malgré un traitement bien conduit. A ce stade, le risque de décès à court terme, par trouble du rythme ou œdème pulmonaire est très élevé (50 % à un an) et le moindre effort se révèle impossible, ce qui entraîne un handicap majeur. La greffe permet au malade de retrouver son autonomie et une espérance de vie appréciable.
Après un bilan pour vérifier les indications et contre-indications à la greffe, le candidat est inscrit sur la liste d’attente de son centre de transplantation et son dossier administratif est transmis à l’Agence de Biomédecine, qui centralise les données. Si un cœur compatible est disponible, le malade devra être opéré dans un délai de quelques heures.
En 2011, parmi les 514 patients inscrits sur la liste d’attente pour la greffe cardiaque, celle-ci était liée à :
Une maladie du muscle cardiaque (cardiomyopathie dilatée, qui peut être favorisé par une cause toxique, une infection virale ou un terrain familial) dans 47 % des cas ;
Une ischémie coronarienne (infarctus) dans un tiers des cas ;
Une anomalie des valves cardiaques dans 6,2 % des cas ;
Dans 1,2 % des cas il s’agissait d’une deuxième transplantation.
La majorité des greffés étaient des hommes. Leur proportion sur les listes d’attente est encore plus grande, mais ils sont plus nombreux à ne pas pouvoir être greffés, en raison de la pénurie de greffons masculins.
En 2012, le nombre de greffes cardiaques s’est stabilisé en France par rapport aux années précédentes. Ainsi, 397 transplantations cardiaques ont été réalisées tandis que 325 personnes restaient en liste d’attente. Le délai moyen d’attente était de 3,4 mois. Parmi les patients greffés, 31,9 % avaient plus de 55 ans et 9 % étaient des enfants.
Toujours en 2012, l’Agence de la Biomédecine a mis en place un accès de priorité nationale ou « super urgence » permettant ainsi aux patients en assistance circulatoire depuis plus de 3 mois et en état de santé stable de bénéficier d’un accès prioritaire à la greffe cardiaque.
Le déroulement de la greffe:
Le prélèvement et la greffe sont réalisés par deux équipes chirurgicales différentes, en des lieux différents, et coordonnés par une troisième équipe. Le cœur est prélevé au bloc opératoire sur des personnes en état de mort encéphalique mais dont les fonctions respiratoires et circulatoires sont maintenues artificiellement. A la différence des reins ou du foie, un cœur est rarement prélevé chez un donneur de plus de 60 ans. Un bilan est réalisé pour déterminer le groupe sanguin, évaluer l’état du cœur et vérifier l’absence d’infections transmissibles décelables. Une fois prélevé, le cœur est conservé dans un liquide à 4°C au sein un container stérile, jusqu’à la greffe. Le délai de conservation du cœur dans ces conditions est de six heures au maximum (interventions comprises), ce qui impose une prise en charge minutée, tant pour le transport du greffon que pour la préparation du receveur.
La greffe est réalisée en plaçant le malade sous circulation extracorporelle, c’est-à-dire que son sang est dérivé de part et d’autre du cœur, l’oxygénation et la circulation sanguines étant assurées par un oxygénateur et une pompe extracorporelle. Le cœur malade est alors enlevé, en laissant en place une partie des oreillettes droites et gauches (partie supérieure du cœur), sur lesquelles va être suturé le greffon. Les vaisseaux arrivant et partant du cœur sont ensuite eux aussi suturés au greffon.
En 2012, sur la liste de 530 nouveaux malades en attente de greffon, 397 ont pu être greffés (soit 74 %). Cela souligne la pénurie de cœurs utilisables pour une greffe car le nombre de donneurs était relativement important. 63 malades sont décédés alors qu’ils étaient inscrits sur la liste d’attente. Ce taux élevé par rapport à d’autres greffes reflète la gravité des maladies qui justifient l’indication de la greffe. Les patients qui ont la chance de pouvoir être greffés, attendent cependant rarement longtemps. Depuis 1992, un quart des personnes greffées l’ont été en moins de 1,1 mois, la moitié en moins de 3,7 mois et les trois quarts en moins de 12,7 mois. En 2012, la médiane d’attente pour les malades greffés hors urgence était de 6,2 mois. En revanche, certains patients restent longtemps sur la liste d’attente, notamment parce qu’ils appartiennent à un groupe sanguin rare, comme les groupes B et, surtout, AB (respectivement 3,8 et 6,6 candidats pour un greffon). Enfin, il est important de noter que la mortalité des personnes en attente de greffe a nettement diminué, en raison des progrès réalisés dans la prise en charge de l’insuffisance cardiaque terminale, avec notamment l’assistance ventriculaire mécanique. Ces progrès expliquent également en partie que le nombre des nouveaux inscrits sur les listes d’attente reste relativement stable (470 nouveaux inscrits en 2002 contre 530 en 2012). Cependant, la pénurie de greffon s’accentuant, du fait notamment du vieillissement de la population, l’ensemble des inscrits sur les listes d’attente s’accroît.
Les résultats de 2012 indiquent une baisse de l’activité de prélèvements, liés en particulier à l’efficacité de la prévention routière qui a permis une diminution appréciable des accidents.
Après la greffe:
Après la greffe, une hospitalisation de trois semaines à un mois est nécessaire, suivie d’un séjour dans un centre de convalescence, afin de mettre en place une réadaptation progressive à l’effort. Le cœur greffé n’est plus innervé. Il bat plus vite au repos et réagit plus lentement en cas d’exercice physique. Cependant, il peut s’adapter à un effort par des mécanismes hormonaux. Mais cela suppose une réadaptation progressive, réalisée à l’aide d’entraînement quotidien puis trihebdomadaire dans un service spécialisé. Une fois cet ajustement physique accompli, la pratique d’un sport est non seulement possible, mais conseillée, à condition de ne pas l’exercer seul.
Sur l’ensemble des personnes greffées entre 1993 et 2010, le taux de survie des receveurs après la greffe est de 74 % à un an, de 65 % à cinq ans et de 53 % à 10 ans. Pour les patients âgés de plus de 60 ans, la survie est plus faible, de 66 % à un an. Il en est de même pour la survie après une retransplantation (69 % à un an). Enfin, au 31 décembre 2012, il y avait en France 4 208 porteurs d’un cœur greffé fonctionnel en France.
La survie maximale atteint 20 ans. Grâce aux progrès des traitements immunosuppresseurs, notamment, on peut penser que l’espérance de vie est bien meilleure pour les personnes opérées actuellement. La médiane de survie (temps écoulé jusqu’au décès de la moitié des patients) était de 133 mois pour les personnes greffées entre 1993 et 2010, contre 121,4 mois pour ceux greffés entre 1992 et 2001.
Les données des registres internationaux indiquent que 90 % des personnes vivant avec un cœur greffé n’ont aucune limitation de leur activité un an après la transplantation et que 70 % ont pu reprendre une activité professionnelle. Par ailleurs, grâce à la greffe, les femmes qui avaient une maladie cardiaque évoluée peuvent envisager une grossesse.
Le suivi après la transplantation:
Les greffes de cœur ne sont réalisées qu’entre personnes de même groupe sanguin, pour limiter le risque de rejet de ce corps étranger par le système immunitaire. Toutefois, il est impossible de tenir compte de l’autre système de reconnaissance des cellules étrangères, le système HLA, car il serait trop long de trouver un donneur compatible. Un traitement immunosuppresseur puissant est donc indispensable pour prévenir le rejet. Pendant les six premiers mois ou la première année, période durant laquelle le risque de rejet aigu est maximal, il s’appuie généralement sur trois médicaments. Ensuite, le traitement est diminué, en fonction des bilans, pour essayer de trouver la dose minimale efficace. En effet, en altérant les défenses immunitaires, les immunosuppresseurs augmentent le risque d’infection et, à plus long terme, de cancer. Il est donc lui-même à l’origine d’une mortalité importante : rejets et infections sont responsables, chacun, de 30 % environ des décès survenant chez les personnes ayant eu une transplantation cardiaque.
Plus tardivement, le risque principal est le développement d’une athérosclérose accélérée et diffuse du greffon, ou un rejet chronique. Cette complication atteint la moitié des greffés après 5 ans et entraîne l’occlusion progressive des artères coronaires. Mais, le cœur n’étant plus innervé, le patient ne ressent pas les douleurs habituelles de l’angine de poitrine. Des électrocardiogrammes réguliers et des coronarographies systématiques sont donc nécessaires, pour dépister une insuffisance coronarienne. Lorsqu’elle est trop évoluée, cette athérosclérose peut imposer une nouvelle transplantation, dont les chances de succès sont cependant bien moindres (taux de survie : 69 % à un an).
Si les personnes greffées peuvent mener une vie normale, elles doivent rester vigilantes et consulter très rapidement devant tout signe inhabituel (palpitations, fièvre…). Elles doivent se plier également à des bilans réguliers pour évaluer la fonction cardiaque, rechercher des signes de rejet et dépister des réactions indésirables des médicaments, qu’il s’agisse d’une infection, d’un cancer ou d’autres effets secondaires. Le prélèvement de tous petits échantillons du muscle cardiaque (biopsies endomyocardiques) permet de dépister un rejet. Une prise en charge psychologique est enfin souhaitable, avant et après la greffe, aussi bien pour gérer le stress lié à la maladie et aux incertitudes de la greffe, que pour accepter le don de cet organe doté d’une forte charge symbolique.
Aspects chirurgicaux
Anesthésie:
L’anesthésie du patient s’obtient classiquement par l’injection intraveineuse, en infusion continue, de plusieurs médicaments assurant la suppression de la douleur, la relaxation musculaire et bien sûr, la perte de la conscience.
Le temps d’anesthésie sera long … largement supérieur au temps de l’intervention. Les anesthésistes et médecins réanimateurs autoriseront le réveil quand l’évolution clinique du transplanté le permettra, soit le plus souvent quelque 24 heures après l’arrivée en salle d’opération.
Une transplantation cardiaque nécessite deux équipes chirurgicales : l’une pour le prélèvement du cœur du donneur et l’autre pour la greffe au receveur, la coordination entre les différentes interventions étant assurée par l’équipe de coordination de transplantation.
Prélèvement du cœur du donneur
Cette étape est capitale, car la qualité du greffon cardiaque conditionne la réussite de la greffe. Les critères de qualité d’un greffon cardiaque sont les suivants : âge du donneur inférieur à 45 ans, sexe masculin, période de conservation du greffon inférieur à 3 heures et compatibilité du système HLA-DR (compatibilité sanguine) entre le donneur et le receveur.
Le chirurgien ouvre le thorax en découpant (section longitudinale) le sternum puis examine le cœur. Celui-ci doit se contracter normalement et ne doit pas comporter de signe de contusion.
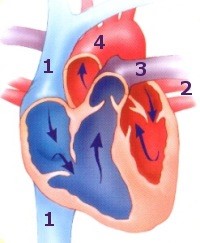
Le cœur est arrêté à l’aide d’un liquide administré dans la racine de l’aorte (liquide de cardioplégie). Il est ensuite prélevé dans sa totalité par section relativement éloignée de leurs origines, des veines caves (1 = vaisseaux par lesquels arrive le sang non oxygéné des organes) et pulmonaires (2 = veines récoltant le sang oxygéné en provenance des poumons), de l’artère pulmonaire (3 = vaisseau qui conduit le sang vers les poumons) et de l’aorte (4 = vaisseau duquel part le sang oxygéné vers les organes).
Le greffon cardiaque est immédiatement immergé dans une solution de sérum froid (température de ± 4°C) et transporté le plus rapidement possible (moyens terrestres et aériens principalement) vers l’hôpital du receveur.
Mise en place du cœur du donneur
La voie d’accès classique pour une transplantation cardiaque est la sternotomie ou section longitudinale dans sa ligne médiane du sternum, comme pour nombres d’interventions cardiaques. La majorité des interventions de transplantation cardiaque sont orthotopiques, c’est-à-dire que le coeur défectueux est enlevé et remplacé par le greffon cardiaque.
Sternotomie
Incision 
Fermeture
du sternum
Le péricarde ou enveloppe du cœur est ouvert et le patient connecté à la machine de circulation extra-corporelle (CEC). L’aorte et les veines caves du receveur sont clampées et le cœur malade peut être enlevé.
Circulation extracorporelle CEC
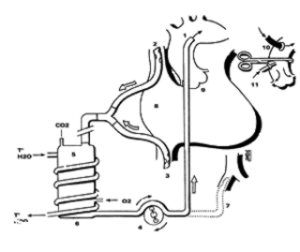
1: canule aortique
2: canule veine cave supérieure
3: canule veine cave inférieure
4: pompe à galets
5: échangeur thermique
6: échangeur gazeux
7: canule fémorale
8: oreillette droite
9: valve aortique
10: canule aortique
11: clamp aortique
La technique standard, initialement décrite par Lower et Shumway consiste en l’enlèvement du cœur défectueux en laissant en place les culs-de-sac des oreillettes droite (OD) et gauche (OG). Cette technique « bi-atriale » préserve les multiples connexions de l’oreillette droite avec les veines caves supérieure et inférieure (1) et de l’oreillette gauche avec les 4 veines pulmonaires (2).
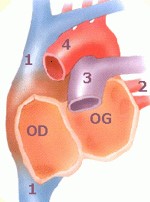
Sur le greffon cardiaque, ces mêmes culs-de-sac auriculaires sont réséqués. L’aorte (4) et l’artère pulmonaire (3) sont sectionnées au-dessus des valves aortique et pulmonaire. Cette technique laisse en place le nœud sinusal du receveur de sorte que l’ECG du transplanté cardiaque montrera 2 ondes P.
Cette technique permet au chirurgien de ne pas avoir à réimplanter les veines, ce qui multiplierait les sutures vasculaires éventuellement sources de complications.
Le cœur du donneur peut alors être mis en place. La technique opératoire comporte alors 4 points d’ancrage : l’oreillette gauche, l’oreillette droite, l’aorte et l’artère pulmonaire.
L’oreillette gauche (celle qui reçoit les veines pulmonaires) du receveur est cousue à la partie complémentaire de l’oreillette gauche du cœur du donneur, de même pour l’oreillette droite.
Puis, l’artère pulmonaire du receveur est « branchée » à son emplacement, à la sortie du ventricule droit du donneur, de même que l’aorte.
L’air présent dans le greffon est aspiré et l’aorte déclampée restaurant ainsi progressivement la circulation cardiaque. Les artères coronaires sont donc perfusées et le greffon, réchauffé, va retrouver une activité contractile. Celle-ci peut être d’abord anarchique (fibrillation ventriculaire), mais un choc électrique restaure rapidement une activité rythmée. Avant de déconnecter le patient du support de la CEC, on laisse au greffon qui a été soumis à une ischémie froide de parfois 4 heures, le temps de récupérer. Quand la situation hémodynamique est jugée favorable, le patient est débarrassé de la tuyauterie de CEC
L’intervention se termine par la mise en place de drains thoraciques, de fils de pacemaker externe et de la fermeture, plan par plan, de la voie d’accès.
La durée moyenne de cette opération est de ± 5 heures.
Cette technique, relativement aisée sur le plan chirurgical et plus facile à mettre en œuvre quand il y a multiprélèvement chez le donneur, présente l’inconvénient de problèmes postopératoires comme des dysrythmies auriculaires, des dysfonctions auriculaires et une dysfonction de la valve tricuspide.
En 1991, une variante de cette technique est proposée. La technique « bi-cave » comprend chez le receveur et le donneur, outre la section de l’aorte et de l’artère pulmonaire, la section des deux veines caves, préservant ainsi l’intégrité des oreillettes. Cette technique a l’avantage théorique de préserver la contractilité atriale, la fonction sinusale et la compétence de la valve tricuspide. Néanmoins, elle est techniquement plus difficile et donc entraîne une ischémie du greffon plus longue.
En fin d’intervention, la fermeture et la stabilisation des 2 demi-sternums sont assurées par la réalisation de 5 à 6 boucles de fil d’acier. La consolidation osseuse se fait dans les 6 à 8 semaines. La cicatrice part de la base du cou et se termine à hauteur de l’estomac.
Post-opératoire
La surveillance en unité de soins intensifs (2 à 3 jours) et les soins au transplanté cardiaque sont semblables à ceux apportés à tous les patients ayant bénéficié d’une chirurgie cardiaque majeure. Néanmoins, quelques problèmes spécifiques peuvent être rencontrés.
L’instabilité hémodynamique (bas débit cardiaque, hypertension artérielle…) peut être expliquée par la période d’instabilité hémodynamique du donneur avant le prélèvement, par une cardioplégie imparfaite et par un temps d’ischémie ± long (idéalement moins de 4 heures!). Les lésions de reperfusion peuvent également majorer cette instabilité hémodynamique de la période postopératoire immédiate. Actuellement, moins de 3 % des patients transplantés cardiaques meurent d’une défaillance précoce du greffon.
Le cœur dénervé par l’acte chirurgical répond différemment aux sollicitations physiologiques comme l’hypovolémie ou l’hypertension. Néanmoins, le cœur dénervé répond à une augmentation du retour veineux par une augmentation du volume d’éjection systolique selon la courbe de Frank-Starling. De même, il répond par une élévation de la fréquence de battements et du débit cardiaque à la stimulation de catécholamines circulantes.
Une surveillance hémodynamique complète est indispensable pour détecter des problèmes qui seront corrigés, comme chez n’importe quel opéré cardiaque, par l’utilisation de drogues inotropes et/ou vasoactives (isoproterenol, dobutamine, (nor)-adrénaline, nitroprussiate, etc.). Le recours à une assistance circulatoire peut, dans de rares cas, s’avérer nécessaire.
Des anomalies de rythmes peuvent conduire à une instabilité hémodynamiques. Le cœur dénervé (sans freinage vagal) est plus volontiers tachycarde. Néanmoins, des épisodes de bradycardies peuvent survenir à cause d’une ischémie per-opératoire du nœud sinusal. Le placement d’un pacemaker transitoire, voire permanent, peut être nécessaire. Comme tous les opérés cardiaques, les transplantés peuvent présenter un épisode de fibrillation auriculaire.
Une hypertension pulmonaire légère à modérée est fréquemment observée dans le postopératoire immédiat même chez les patients qui présentaient des pressions pulmonaires quasi normales en préopératoire. Cette hypertension pulmonaire peut conduire à une défaillance du ventricule droit. Le recours à l’inhalation de NO (monoxyde d’azote) pendant quelques heures ou quelques jours pourra le plus souvent réduire les résistances vasculaires pulmonaires par l’effet myorelaxant sur les muscles lisses vasculaires. Classiquement, les pressions pulmonaires retrouvent des valeurs normales dans le premier mois postopératoire.
A lire en complément:
Anesthésie pour la transplantation
Comparaison greffe cardiaque avec priorité vs sans priorité CHU de RENNES
Généralités sur la transplantation cardiaque
Optimisation du pool de donneurs
Statistiques listes d’attente et greffe 2015
Transplantation cardiaque facteur de risques indications
Transplantation Cardiaque Manuel du Greffé
